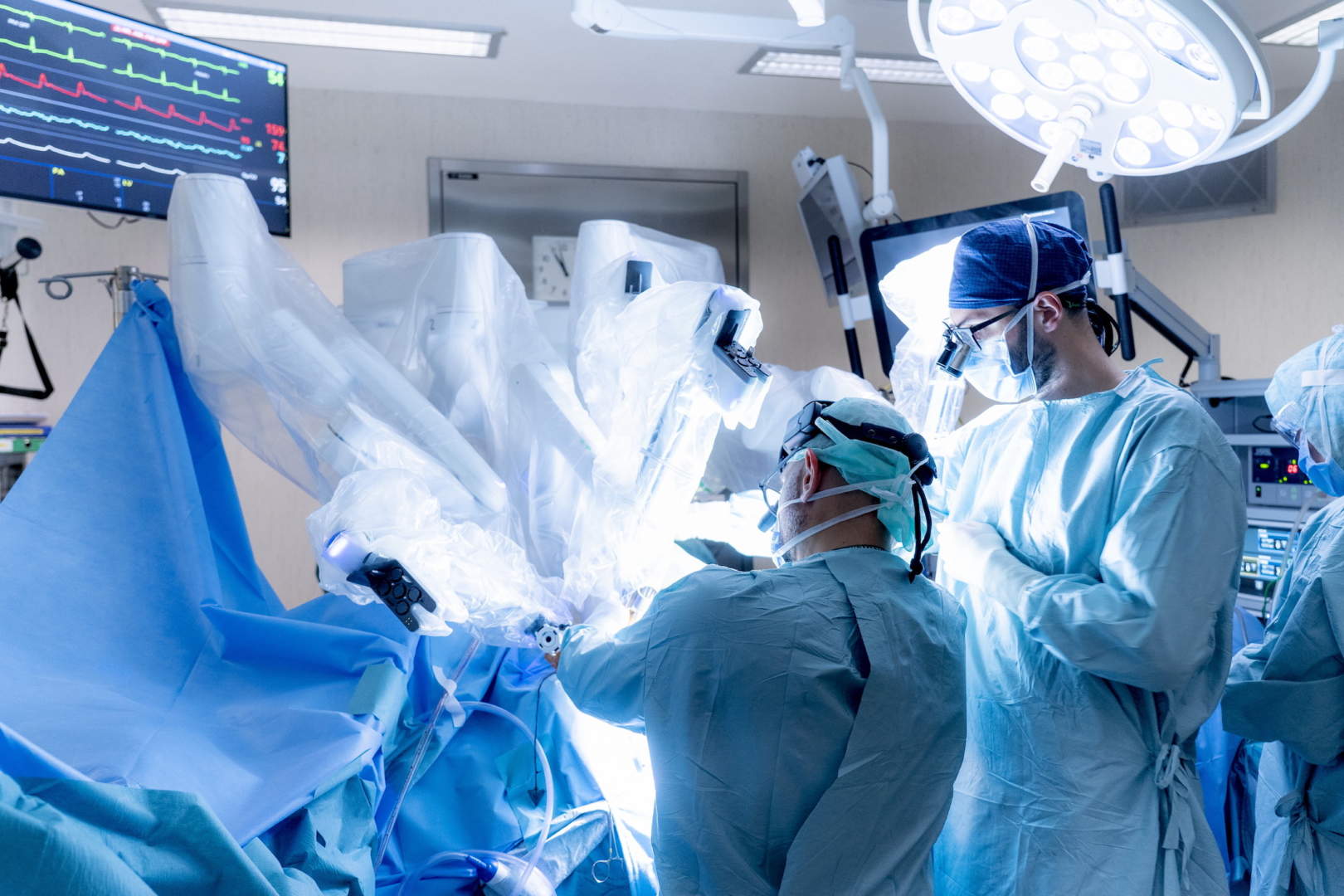
Con l’aiuto del dottor Alfonso Agnino, responsabile della Cardiochirurgia robotica e mininvasiva di Humanitas Gavazzeni Bergamo scopriamo come possono essere curate oggi le patologie che colpiscono la valvola mitrale.
Che cos’è la valvola mitrale e qual è la sua funzione
La valvola mitrale regola il flusso del sangue tra atrio sinistro e ventricolo sinistro, nella metà del cuore che pompa il sangue ossigenato verso il cervello e il resto del corpo.
In ognuno di noi, ogni giorno, questa valvola si apre e si chiude 100mila volte. Questo significa che se si chiude male, lo fa per 100mila volte ed è necessario intervenire chirurgicamente per ripararla.
Intervenire precocemente, salvando la valvola e non sostituendola, riduce la morbidità e la mortalità del paziente, perché così facendo si mantiene integra la naturale struttura del cuore.
Incidenza e sintomi del prolasso della valvola mitrale
Il prolasso della valvola mitrale è una delle alterazioni più comuni: affligge circa il 2-3% della popolazione mondiale, cioè più di 176 milioni di persone. Il prolasso della valvola mitrale può essere associato a insufficienza mitralica significativa, endocardite batterica, scompenso cardiaco e, in alcuni casi asintomatici, a morte improvvisa.
Generalmente il prolasso della mitrale si associa a sintomi quali: respirazione alterata dopo uno sforzo (dispnea), sensazione di grande affaticamento fisico (astenia), palpitazioni.
Data la progressione della patologia, dopo i 50 anni è sempre opportuno un controllo ecocardiografico anche in assenza di sintomi.
Il percorso diagnostico-terapeutico
Il percorso di diagnosi e cura legato all’esistenza di una patologia collegata alla valvola mitrale ha inizio con una visita dal medico di famiglia e prevede questi passaggi:
- alla fine della sua visita, il medico di famiglia, sulla base di un sospetto di patologia cardiologica, prescrive una visita specialistica o un’indagine diagnostica
- il cardiologo approfondisce il percorso diagnostico con una serie di accertamenti che vanno dall’ecocardiografia colordoppler alla risonanza magnetica cardiaca, per valutare la morfologia della valvola e il suo funzionamento. Nel caso in cui sorga un’indicazione alla chirurgia, il cardiologo invia il paziente al cardiochirurgo
- per decidere il tipo di intervento (chirurgia classica con sternotomia, chirurgia mininvasiva o robotica), il cardiochirurgo, all’interno di un percorso multidisciplinare, esegue approfondimenti per valutare la fragilità del paziente data da età (biologica e anagrafica), fattori di rischio e comorbidità (presenza di altre patologie).
Approfondimenti diagnostici disposti dal cardiochirurgo
Gli approfondimenti che possono essere disposti dal cardiochirurgo, sono:
- coronarografia, con cui è possibile verificare la presenza di una malattia coronarica associata, la quale preclude l’utilizzo della chirurgia mininvasiva
- TAC toraco-addominale sincronizzata al ciclo cardiaco (ECG-gated) con mezzo di contrasto, che permette di individuare in maniera anatomicamente precisa tutti i vasi venosi e arteriosi che potranno essere coinvolti nell’intervento, nonché la disposizione spaziale del cuore e della valvola nel torace, personalizzando al massimo l’intervento mininvasivo.
L’intervento di cardiochirurgia robotica
L’intervento di cardiochirurgia robotica prevede, in breve:
- quattro incisioni di 8 millimetri nel torace e una/due sotto-ascellari di 1,5 centimetri.
- durante la procedura, il supporto dell’ecografia transesofagea per guidare in sicurezza il passaggio della strumentazione chirurgica attraverso le strutture del torace precedentemente studiate in fase diagnostica
- la riduzione del ricorso a possibili trasfusioni grazie al minor sanguinamento
- una diminuzione di: impatto sui tessuti, dolore, rischio di infezioni e quindi riduzione dei processi infiammatori
- un miglioramento del recupero post operatorio e del risultato estetico.
Che cosa succede dopo l’intervento
Il post intervento di cardiochirurgia robotica prevede:
- poche ore di terapia intensiva, dove il paziente giunge già sveglio
- dimissioni più rapide, mediamente 4 giorni dopo l’intervento
- nessuna riabilitazione
- una visita di controllo 15 giorni dopo l’esecuzione dell’intervento
- controlli ambulatoriali periodici legati al follow-up della patologia valvolare.